De nieuwe knie of knieprothese

De totale, de halve en de patello-femorale ( knieschijf ) knieprothese
Inleiding
Dankzij de kunstknie ( ook wel totale knieprothese, knie arthroplastiek, knie implantaat, een nieuwe knie genoemd ) hebben vele honderdduizenden mensen over de gehele wereld een beter en actiever leven gekregen en kunnen zij weer actief aan sociale activiteiten en arbeid deelnemen. Ongeveer 75 tot 80 % van de patiënten met een totale knie prothese zal 2 jaar na de operatie de pijn kwijt zijn en een verbeterde beweeglijkheid van de knie ervaren, ongeveer 80% is tevreden tot zeer tevreden over het resultaat. Ook het verhaal van de knieprothese is inmiddels een orthopedisch succesverhaal. De kunstheup wordt weliswaar beschouwd als een van de meest, zo niet de meest succesvolle operatie van de laatste 40 jaar, echter de totale knieprothese heeft een inhaalslag gemaakt en benadert inmiddels bijna het succes van de kunstheup. Wereldwijd worden dan ook al meer knieprotheses dan heupprotheses geïmplanteerd, maar dat is nog niet zo in Nederland. In 2016 werden in Nederland bijna 28.000 knieprotheses geïmplanteerd.
Door orthopedisch chirurgen worden dan ook dagelijks over de gehele wereld vele knieprotheses ingebracht ter vervanging van een pijnlijk invaliderend versleten kniegewricht. De orthopedisch chirurgen van de Bergman Clinics in Naarden hebben allen een zeer ruime ervaring en behoren tot de besten in hun vakgebied. De knie chirurgen van de Bergman Clinics in Naarden hebben elk in de loop der jaren reeds een zeer groot aantal knieprothesen ingebracht en daardoor is er ook veel ervaring ontstaan met bijzondere gevallen, zoals bijvoorbeeld patiënten met een zeer forse standafwijking van de versleten knie (fors O-been of X-been).
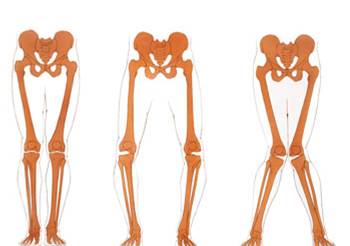
- Normale as
- O-benen
- X-benen
Wat mag u van ons team verwachten?
Het ondergaan van een totale knieoperatie is een kwestie van vertrouwen. De kans dat de operatie niet of niet volledig slaagt, zou zo klein mogelijk moeten zijn. Daarom moet aan een aantal voorwaarden worden voldaan. Als patiënt mag u verwachten dat u geopereerd wordt door een ervaren team. Ook mag u verwachten dat u die prothese krijgt waarover goede resultaten vermeld worden in de wetenschappelijke pers en de operateurs zelf ook een goede ervaring mee hebben. In de Bergman Clinics Naarden staat voor u als patiënt een team van ervaren orthopedisch chirurgen, anesthesisten, verpleegkundigen, fysiotherapeuten, ok-personeel ter beschikking, met de modernste operatiekamers van deze tijd, gebruik makend van geoptimaliseerde operatietechnieken en de beste prothese materialen. Wij hebben een uitgebreid scala van maten en materialen van kunstknieën samengesteld zodat altijd, voor elke individuele patiënt, de meest optimale keuze gemaakt kan worden. Bij elke patiënt met klachten van een versleten knie zal worden bekeken welke operatieve kniebehandeling voor die patiënt het beste is: een totale knieprothese, een "halve knieprothese", een "patello femorale knieprothese" of een standcorrectie van de knie. Veel factoren spelen hierbij een rol: o.a. leeftijd, gewicht, conditie, mate van gezondheid, botkwaliteit, soort werk, sportbeoefening, hobby's etcetera.
Kwaliteitscontrole en registratie LROI
Het is van belang voor u als patiënt te weten dat in de Bergman Clinics een permanente kwaliteitscontrole op de resultaten van de operatie geschiedt door regelmatige controles en naonderzoek, het bijhouden van een implantatenregistratie, de PROMS ( de Patient Reported Outcome Measures vragenlijsten die elke patient voor en na een operatie periodiek digitaal krijgt toegestuurd ) en een complicatieregistratie. Deze laatste gegevens zijn transparant, anoniem vastgelegd in een registernetwerk en beschikbaar voor directie en verzekeraars. Wij zijn verplicht om uw operatiegegevens te registreren in de Landelijke Registratie Orthopedische Implantaten. De Nederlandse orthopedie en de overheid willen namelijk graag de kwaliteit van de prothesen en van de orthopedische zorg kunnen volgen, beoordelen en verbeteren. Indien u hier bezwaar tegen heeft kunt u dit kenbaar maken aan uw behandelend specialist.
Ook u kunt de jaarlijkse rapportage van de LROI inzien: http://www.lroi-rapportage.nl
Evaluatie knieoperaties
Het voor een patiënt interessant te weten dat het orthopedisch chirurgisch team van de Bergman Clinics regelmatig (internationale) conferenties bezoekt over de behandeling en resultaten van de heup- en knieoperaties, dat de eigen resultaten besproken worden tijdens wetenschappelijke vergaderingen en dat er publicaties verschijnen over onze resultaten in de vakliteratuur en de algemene pers. Een lijst van voordrachten en publicaties is op het web beschikbaar. De patiënt mag verwachten dat niet alleen het operatieteam, maar ook het gehele team van artsen, anesthesiologen, operatie-assistenten, verpleegkundigen en fysiotherapeuten zal werken volgens moderne professionele standaarden. Een goede werksfeer, een prettige omgeving en een goede samenwerking tussen al deze medewerkers zal de kans dat de patiënt die een kunstknieoperatie in de Bergman Clinics zal ondergaan, tevreden wordt, zo groot mogelijk maken.
Het versleten kniegewricht
Het kniegewricht is een scharniergewricht. Het bestaat uit twee botdelen: het scheenbeen en het dijbeen. De uiteinden daarvan zijn bedekt met een laag kraakbeen. Deze kraakbeenlaag is elastisch en kan schokken en stoten opvangen, zodat de knie soepel kan bewegen. Behalve slijtage door veroudering zijn er verschillende aandoeningen die slijtage van het kniegewricht kunnen veroorzaken, zoals kraakbeen- en stofwisselingsziekten en kraakbeenbeschadiging door een fractuur (botbreuk). Wanneer in het verleden de meniscus is verwijderd, is er een grotere kans op slijtage. Meestal is echter de oorzaak onduidelijk. Reumapatiënten hebben vaak knieproblemen omdat de ziekte reuma het kraakbeen aantast. Het kniegewricht kan zo ernstig beschadigd zijn, dat vervanging door een knieprothese noodzakelijk is.
Bij een beschadigde of versleten knie treedt pijn meestal op bij (trap)lopen en lang staan. Fietsen levert doorgaans de minste klachten op. In een gevorderd stadium van artrose treedt verstijving op; er ontstaat een bewegingsbeperking waardoor strekking van de knie onmogelijk wordt. Bij toename van de artrose worden patiënten 's nachts wakker van de pijn en klagen zij over startklachten (startpijn en startstijfheid, het zogenaamde op gang moeten komen). Ook kan zich een X- of O-beenstand ontwikkelen, waarbij de knie in toenemende mate moe en instabiel aanvoelt. Bij ernstige X-stand kunnen de knieën bij het lopen tegen elkaar aanstoten waardoor het lopen belemmerd wordt.
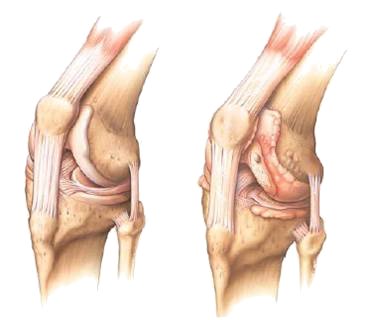
- Gezonde knie
- Versleten knie (artrose)
Stellen van de diagnose
De ernst van de aandoening wordt vastgesteld door lichamelijk onderzoek, röntgenfoto's en eventueel met een MRI. De beslissing om een knieprothese te plaatsen gebeurt door middel van een gezamenlijke besluitvorming: de arts en de patient komen samen tot een beleid dat het beste bij de patient past. U moet uiteindelijk zelf bepalen, na afweging van de voors en tegens, wanneer u aan de operatie toe bent.
De knie prothese
Er zijn drie typen: de totale, de halve, en de patello-femorale knieprothese.
De totale knie prothese
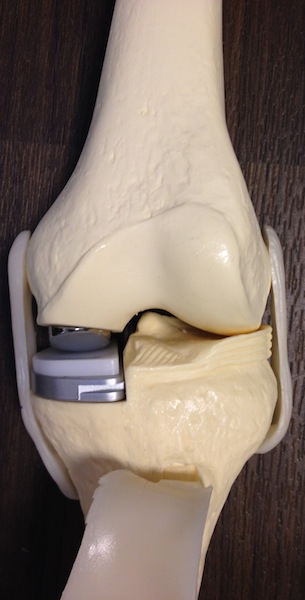
De meest gebruikte is de totale knieprothese, die het al het kraakbeen van het bovenbeen en onderbeen vervangt.
Sedert medio september 2020 gebruiken wij de ZimmerBiomet Persona totale knieprothese, de opvolger van de tot dan gebruikte ZimmerBiomet NexGen knieprothese die in 1995 werd geintroduceerd.
De Persona TKP is inmiddels sinds 2012 wereldwijd meer dan 1.000.000 keer geplaatst en heeft nu een ODEP 7A rating ( zie www.odep.org.uk ).
De Persona kent meer maten en is een meer anatomisch ontworpen knieprothese.
Totale knie prothese met (rechts) de losse componenten.
De halve knieprothese, ook wel partiele of unicondylaire knieprothese genoemd
Wanneer alleen de binnen- of buitenzijde ( van zowel boven als onderbeen ) van de knie moet worden vervangen, gebruikt men een halve knieprothese (ook wel hemi knieprothese of unicondylaire prothese genoemd). Hierbij wordt 75% minder bot en kraakbeen verwijderd en blijven beide kruisbanden behouden.
Het is hierbij wel erg belangrijk dat aan alle voorwaarden die gelden voor het plaatsen van een halve knie prothese voldaan wordt: voldoende range of motion, geen of minimale artrose in het andere compartiment en slechts beperkte artrose patellofemoraal, redelijke voor/achterwaartse stabiliteit, het artrotische compartiment moet open te spouwen zijn!
Alleen dan behalen we goede resultaten na een halve knie prothese!!!
Ook de ervaring van de operateur is hierbij van belang.
Voordelen van een halve nieuwe knie prothese:
1: Doordat er meer van de natuurlijke knie behouden blijft, geeft een halve knie meer het "eigen knie" gevoel.
2: De kans op het aanvoelen van de halve knie als "eigen / normale knie" is 1,81 keer groter dan bij een hele nieuwe knie!
3: Een duidelijk sneller herstel.
3: U heeft 2,7 keer meer kans op tevredenheid bij een halve nieuwe knie dan bij een hele nieuwe knie! Bij een hele of totale nieuwe knie is ongeveer 80% van de patienten tevreden over het eindresultaat en in het geval van een halve nieuwe knie is ongeveer 90% van de patienten tevreden!
4: Een kleinere kans op het optreden van ernstige complicaties, zoals bijvoorbeeld een hartinfarct, CVA, en longembolie of trombose.
5: De mate waarin de knie kan buigen na de operatie is gemiddeld 10 graden beter na een halve nieuwe knie dan na een totale nieuwe knie.
6: Beter qua kosten effectiviteit voor de Nederlandes gezondheidszorg.
7: Sneller weer kunnen werken. Na 4 weken werkt 27% van de patienten met een halve knie prothese weer, na een totale knieprothese is dat percentage 7%.
8: Sporten: Uit een aantal verschillende studies blijkt dat patienten met een halve knie prothese na hun herstel periode in 75 tot 100% van de gevallen weer gaan sporten, in het geval van een totale knie prothese gaat uiteindelijk 40-60% weer sporten.
Nadelen van een halve nieuwe knie prothese:
Iemand met een halve nieuwe knie heeft in de eerste 10 jaar een iets grotere kans om een re-operatie of revisie operatie te moeten ondergaan ( J Arthroplasty. 2017 Nov;32(11):3352-3355. doi: 10.1016/j.arth.2017.05.050. Epub 2017 Jun 8. ).
Dat komt o.a. omdat we bij een gelijke mate van klachten een halve knie eerder opnieuw opereren, omdat dat makkelijker kan dan na een totale nieuwe knie. een zogenaamde revisie operatie van een halve nieuwe knie is eenvoudiger dan een revisie operatie van een hele nieuwe knie prothese.
Iemand met een totale knie prothese heeft gemiddeld 4% kans om binnen vijf jaar een re-operatie / revisie operatie te moeten ondergaan, dit percentage ligt echter hoger naarmate de patient jonger is ( zie tabel onderaan ).
Wij gebruiken 2 soorten halve knieprothesen, waarvan de resultaten ook op langere termijn even goed zijn:
1: de gecementeerde halve knieprothese ( bijv het type Persona Uni van de firma ZimmerBiomet, ODEP 5A rating ) met een aan het metaal van de onderbeenszijde gefixeerd polyethyleen tussenstuk, hetgeen een piekbelasting geeft waardoor er meer kans op slijtage van het plastic bestaat, maar het voordeel heeft dat het plastic tussenstuk niet uit de kom kan schieten. Dit soort gebruiken we in ongeveer 10% van de gevallen ( vaak aan de buitenzijde van de knie, maar ook wel aan de binnen zijde van de knie ).
Persona Uni halve knie prothese
2: de ongecementeerde Oxford halve knie prothese van ZimmerBiomet (aan de binnenzijde), met een mobiel, meebewegend polyethyleen tussenstuk ( kunstmeniscus ) hetgeen minder kans op slijtage geeft omdat er altijd een optimaal contact bestaat tussen alle prothese delen, maar helaas wel een kans van ongeveer minder dan 1% geeft op een luxatie van de insert ( het uit de kom schieten van het polyetheleen tussenstuk dat tussen de twee metalen delen van de halve knie zit)!
De Oxford halve knie is de in de wereld meest gebruikte soort halve knieprothese, in Nederland is 80 % van de halve knieprotheses van dit type. Ook in onze kliniek wordt dit type veruit het vaakst gebruikt. De ongecementeerde Oxford halve knieprothese heeft een ODEP 13A rating.


Oxford halve knie prothese
De patello-femorale kniearthrose (=slijtage van het knieschijfgewricht)
Indien alleen het kraakbeen van de knieschijf en het tegenoverliggende kraakbeen van het bovenbeen, waar de knieschijf over heen glijdt, is versleten en het kraakbeen tussen bovenbeen en onderbeen is nog goed.
Meestal zijn de pijnklachten bij patellofemorale artrose dan ook aan de voorzijde van de knie gelokaliseerd. Deze pijnklachten kunnen uitstralen naar de knieholte of soms ook naar de buitenzijde van de knie. Heel kenmerkend is dat de pijn toeneemt bij traplopen en bij lopen op ongelijk terrein. Ook is het vaak lastig om uit een stoel op te staan, en bijvoorbeeld op de hurken zitten lukt niet meer goed.
Daarnaast zijn er veelal kenmerkende artrose klachten zoals een stijve knie bij het opstaan ’s ochtends, en bij het weer in beweging komen na enige tijd te hebben gezeten. Dat noemen we startpijn.
Omdat de rest van de knie bij patellofemorale artrose niet is aangedaan, is het vaak nog wel mogelijk om op een vlakke ondergrond een stuk te lopen zonder pijnklachten. Naast pijnklachten kan er sprake zijn van een instabiel gevoel van de knie, of kan de knie bij bepaalde bewegingen blokkeren. Soms reageert de knie zodanig op de artrose dat de knie dik wordt, dit komt door een ontsteking van de binnenbekleding van de knie, het zogenaamde gewrichtsslijmvlies.
De oorzaak van de patellofemorale artrose is nog niet helemaal duidelijk. Wel is het zo dat de meeste patiënten een instabiele knieschijf hebben. Dit komt bijvoorbeeld door een ondiepe glijgoot aan de voorzijde van het bovenbeen, of door een afwijkende stand van de knieschijf. Soms is de knieschijf zelfs al één of meerdere keren (bijna) uit de kom geweest, of is er in het verleden reeds een operatie uitgevoerd om de knieschijf minder instabiel te maken of beter te laten sporen.
Uiteraard kan ook een botbreuk van de knieschijf zorgen voor vroegtijdige slijtage.
Behandeling bij patellofemorale artrose
Belangrijk is dat u in beweging blijft omdat de kracht en de coördinatie (=samenwerking) van de spieren in het bovenbeen snel achteruit gaan. Als er namelijk minder kracht in het bovenbeen zit dan wordt de knie kwetsbaar, en dit kan leiden tot meer klachten. Dat is de reden dat eigenlijk altijd als eerste gestart wordt met fysiotherapie. Veel mensen merken dat bij gebruik van een kniebrace er minder pijnklachten zijn, en dat de kniebrace meer vertrouwen in de knie geeft. Een kniebrace is een elastische band, vaak met een uitsparing aan de voorzijde waar de knieschijf zit. Als de knie dik wordt door irritatie van het gewrichtsslijmvlies, dan kan overwogen worden om een injectie in de knie te geven met een ontstekingsremmend medicijn. Dit zal ervoor zorgen dat de knie weer slank wordt, en dat ook de pijnklachten minder worden. Zo’n injectie is echter zeker geen definitieve oplossing, en moet nog wel eens herhaald worden.
Helaas is er nog geen behandeling voorhanden die het kraakbeen weer laat aangroeien.
De operatieve behandeling bij patellofemorale artrose
Als de pijnklachten zodanig zijn dat u ernstig beperkt wordt in uw activiteiten, en u hebt reeds fysiotherapie, een brace en/of injecties geprobeerd, dan kan een operatie mogelijk uitkomst bieden. Het doen van een kijkoperatie is over het algemeen niet zinvol. Tenslotte kan een kijkoperatie het kraakbeen niet herstellen.
Als het kraakbeen helemaal weg is, en op een gewone röntgenfoto het bot van de knieschijf helemaal tegen het bot van het bovenbeen aankomt, dan spreken we van bot-bot contact. In dit geval kan een patellofemorale prothese geplaatst worden. Als er echter nog ruimte tussen het bot van de knieschijf en het bot van het bovenbeen zichtbaar is, dan adviseren wij om nog geen patellofemorale prothese te plaatsen omdat bekend is dat de resultaten dan minder zijn. Daarmee bedoelen we dat de kans op aanhouden van pijnklachten (en teleurstelling!) na de operatie groot is.
Bij het ontbreken van dit bot-bot contact kan soms worden overwogen de sporing van de knieschijf te veranderen (bij een afwijkende stand / sporing van de knieschijf), of om een rand aan de buitenzijde van de knieschijf te verwijderen (een zogenaamde laterale facetectomie).
De patellofemorale prothese
Indien er bij de jongere patient ( jonger dan 60 jaar ) zonder belangrijk overgewicht sprake is van slijtage van alleen het knieschijfgewricht met alleen aldaar klachten, kan zoals gezegd het gewricht vervangen worden door plaatsen van een patellofemorale prothese. Daarbij wordt de glijgoot op het bovenbeen vervangen door een metalen prothese, en wordt de achterzijde van de knieschijf glad gemaakt en voorzien van een kunststof schijf. Wij gebruiken alhier de Zimmer patellofemorale prothese (zie Figuur).
Dit type prothese wordt slechts zelden geimplanteerd: in Nederland betreft het minder dan 1% van het totaal aantal knieprotheses.
Helaas is niet iederen even tevreden over het resultaat van de patello-femorale knieprothese, gemiddeld is men minder tevreden dan na een totale knieprothese, maar het voordeel is een kleinere operatie met een sneller herstel een een lagere kans op een complicatie. Het doel van deze operatie is het verminderen van de klachten!
Na 10 jaar is, afhankelijk van de leeftijd waarop de patello-femorale knieprothese bij een patiënt is geplaatst, tussen de 10 en 20% opnieuw geopereerd, waarbij er dan een totale knieprothese geplaast wordt. Gelukkig is dat dan niet een ingewikkelde operatie, te vergelijken met een zogenaamde primaire plaatsing van een totale knieprothese.
Bij het plaatsen van een knieschijfprothese kan er maar beperkt in de rest van de knie worden gekeken. Mocht er toch sprake zijn van artrose in de rest van de knie, dan kan de operatie worden omgezet naar een totale knieprothese. Dit wordt altijd van tevoren besproken! Aan het einde van de operatie wordt de huid gesloten met zogenaamde onderhuidse hechtingen en huidnietjes en komt er een drukverband om de knie. De meeste mensen blijven 1 nacht in het ziekenhuis en gaan naar huis als de wond niet te veel lekt, het mobiliseren goed verloopt (inclusief traplopen), de röntgen controlefoto goed is, en de pijn onder controle is. Na de operatie krijgt u gedurende 4 weken bloedverdunners om te zorgen dat de kans op een trombosebeen zo klein mogelijk is. Wij adviseren na de operatie het gebruik van 2 elleboogskrukken voor de duur van 4 tot 6 weken. Meestal kan weer aan autorijden en fietsen gedacht worden na zo’n 6 tot 8 weken. Werkhervatting is uiteraard heel individueel bepaald.
Het volledige herstel na plaatsen van een patellofemorale prothese duurt minimaal een jaar. Dit heeft vooral te maken met de vaak matige kracht in het bovenbeen voorafgaand aan de operatie. Pas als de omvang van de bovenbeen spieren vrijwel gelijk is als de omvang bij het andere bovenbeen, is de revalidatie voltooid. Pas de eerste 2 tot 3 maanden echter op met krachttraining, de knie is nog geprikkeld!
Wat u uiteindelijk mag verwachten is dat de pijnklachten verminderd zijn. Bij gebruik van een schaal van 0 tot 10, waarbij 0 geen pijn is, en 10 de meest ondraaglijke pijn, gaan de meeste patiënten van bijvoorbeeld een 7 of een 8 naar een 2 of 3. Een volledige klachtenvrije knie kan niemand u garanderen, het gaat namelijk om een kunstknie! Dat betekent ook dat activiteiten als veel traplopen en sporten niet altijd weer vanzelfsprekend zijn. Ook op de knieën zitten is niet bij iedereen na de operatie weer mogelijk.
De risico’s van deze operatie zijn beperkt. De kans op een infectie is kleiner dan bij plaatsen van een totale knieprothese. De grote bloedvaten en zenuwen lopen aan de achterzijde van de knie, en deze lopen dus geen risico. Belangrijk is dat u zelf goed oefent, omdat anders de knie stijf kan worden.
Slijtage van de patellofemorale prothese wordt eigenlijk niet gezien. Als er een reden is om de prothese te vervangen, dan is het vaak omdat de rest van de knie slijtage laat zien. De prothese kan in dat geval vervangen worden voor een totale knieprothese waarbij het stuk kunststof achter de knieschijf blijft zitten.

Patello Femorale Knieprothese met (rechts) de losse componenten.
Gender knie
Sedert enige jaren bestaat er een model totale knieprothese dat beter aangepast is op de gemiddelde botmaat van vrouwen. Dit heet een "gender knie" of ook wel "vrouwenknie". Het betreft eigenlijk een tussenmaat, zoals er bijvoorbeeld ook halve schoenmaten bestaan. Dat betekent dat we zowel bij een man als een vrouw de beste passende prothese gebruiken en dat kan dus een gewone maat zijn als een tussenmaat. Tegenwoordig wordt dit ook wel de "narrow" variant genoemd. Steeds meer fabrikanten van knieprothesen leveren tegenwoordig een "narrow" variant. Bij de Persona knie wordt het geen gender meer genoemd, maar heet de smallere variant de "narrow".
Denk niet te licht over een nieuwe knie!
De operatie is beslist geen kleinigheid en het herstel vraagt veel tijd, pijnlijden, wilskracht en inspanning!! Door een goede voorbereiding kunt u zich onnodige spanningen en teleurstellingen besparen.
De operatie
 Vlak voor de ingreep krijgt u antibiotica om de kans op infectie te verkleinen. De ingreep duurt ongeveer 3 kwartier tot ruim 1 uur.
Vlak voor de ingreep krijgt u antibiotica om de kans op infectie te verkleinen. De ingreep duurt ongeveer 3 kwartier tot ruim 1 uur.
Bij de operatie wordt de knie aan de voorkant opengemaakt door een verticale snee van ongeveer twintig cm. De chirurg verwijdert de aangetaste gewrichtsvlakken, inclusief de restanten van de menisci en de beide kruisbanden. Met speciale instrumenten wordt het bot aangepast aan de vorm van de prothese, zodat een goede verankering van de prothese met botcement aan het bot mogelijk is. Een kunststof laag tussen de beide metalen delen van de prothese zorgt ervoor dat de knie soepel kan scharnieren.
Tegenwoordig wordt er ook wel gebruik gemaakt van de ongecementeerde knieprothese, het eigen bot groeit vast aan de prothese hetgeen een biologische fixatie geeft. Tot op heden lijken de middellange termijn resultaten van de gecementeerde en ongecementeerde knieprothesen niet te verschillen, maar mogelijk zou de kans op loslating van de prothese bij de jongere patient wat kleiner zijn indien gebruik wordt gemaakt van de ongecementeerde variant ( Chen and Li Journal of Orthopaedic Surgery and Research (2019) 14:262 ). In Nederland wordt het overgrote deel van de knieprothesen nog gecementeerd geplaatst.
Ten gevolge van het weer recht maken van het been kan er na de implantatie van een knieprothese sprake zijn van een verlenging van het geopereerde been.
Het gebruik van patient specifieke zaagmallen ( ook wel PSI genaamd )
Tot op heden kunnen we in het verrichte wetenschappelijk onderzoek geen significant verschil aantonen in de resultaten tussen de conventionele operatie methode en het gebruik van patiënt specifieke zaagmallen, terwijl de kosten wel significant hoger liggen, hetgeen weer van invloed is op onze ziektekosten verzekeringspremie!
Zie deze studie: Geen verschil in klinische uitkomst tussen patient-specifieke mallen en conventioneel instrumentarium voor totale knie prothese bij 2 jaars follow-up: een multi-center, dubbelblinde, gerandomiseerde trial.
Auteurs: B. Boonen, M.G.M. Schotanus, B. Kerens, W. van der Weegen, H.J. Hoekstra, N.P. Kort
Inleiding en vraagstelling
Patiënt-specifieke mallen (PSM) zijn een relatief nieuwe methode om een totale knie prothese (TKP) uit te lijnen. De resultaten mbt alignement van de prothese zijn redelijk goed onderzocht, maar de klinische resultaten zijn veel beperkter beschreven en hoge kwaliteit klinische studies met middellange follow-up ontbreken. In deze studie vergelijken we de klinische uitkomsten en het complicatiepercentage van middels PSM en middels conventioneel (intramedullair) instrumentarium (CI) geplaatste TKP’s.
Methode
In deze adequaat gepowerde, dubbelblinde, gerandomiseerde trial werden 180 patiënten geïncludeerd. Minimale follow-up was 2 jaar (range: 24-57 maanden). Klinische outcome werd op 3 maanden, 1 jaar en 2 jaar geanalyseerd middels vragenlijsten: Knee Society Score (KSS), Oxford Knee Score (OKS), Western Ontario and McMaster osteoarthritis index (WOMAC), visual analogue scale (VAS) voor pijn en EuroQol (EQ-5D, 3L versie). Een gegeneraliseerd lineair ‘mixed model’ benadering werd gebruikt voor analyse.
Resultaten
Er was op geenenkele vragenlijst een significant verschil tussen CI en PSM: KSS, p=0.807; OKS, p=0.304; WOMAC, p=0.753; VAS, p=0.227; EuroQol-5D-3L index score, p=0.610;
EuroQol-5D-3L VAS gezondheid, p=0.968. Er was geen verschil in aantal complicaties (p=0.291).
Conclusie
Deze studie toont aan dat de klinische uitkomsten en complicatiepercentage van middels PSM geplaatste TKP's gelijk zijn aan die van middels CI geplaatste TKP’s.
Een TKP operatie is niet alleen een botoperatie maar vooral ook de weke delen zijn erg belangrijk om een goed eindresultaat te bereiken, en daar helpen de patiënt specifieke zaagmallen niet bij.
Wetenschappelijk onderzoek laat wel zien dat naarmate kniechirurgen meer knieprotheses per jaar plaatsen, er gemiddeld betere resultaten behaald worden, met een lager percentage complicaties.
In 2018 plaatste dr. Feilzer meer dan 350 knieprotheses ( halve-, hele- en revisie knieprotheses), meer dan de helft van het totaal aantal in de Bergman Clinics Naarden.
Moet de eigen knieschijf ook worden voorzien van een plastic schijfje?
Dit is nog steeds een controversieel onderwerp. In de VS wordt bij het plaatsen van een knieprothese vrijwel altijd ook een knieschijfprothese geplaatst. Dit is een plastic schijfje dat op de binnenkant van de knieschijf wordt geplaatst. In Europa wordt dat juist meestal niet gedaan, maar wordt de gewrichtszijde van de knieschijf schoongemaakt.
In de meest recente update van de richtlijn TKP wordt naar aanleiding van wetenschappelijk onderzoek door de werkgroep de volgende aanbeveling gedaan: Plaats een primaire totale knieprothese bij voorkeur zonder patellacomponent.
De kans dat bij een patient met een TKP zonder knieschijfcomponent er op een later moment wegens "voorste kniepijn" toch nog een knieschijfcomponent bij geplaatst moet worden is ongeveer 1%.
In sommige gevallen neigen we de knieschijf toch te voorzien van een plastic schijfje: soms in het geval van een toestand na een breuk van de knieschijf in het verleden, of indien er in de knie sprake is van een met name bestaande slijtage / artrose van de knieschijf en in mindere mate van het kraakbeen tussen boven- en onderbeen.
Nabehandeling / Revalidatie / Fysiotherapie
Indien mogelijk gaat u al op de dag van de operatie al uit bed, anders de ochtend erna. Dan begint ook onder begeleiding van de fysiotherapeut het revalidatieproces, dat vooral bestaat uit het buigen en strekken van de knie. In principe mag de knie direct volledig belast worden. Meestal kunt u op de dag na de operatie al weer naar huis. In sommige gevallen vindt revalidatie plaats in een verzorgingshuis, verpleeghuis of revalidatie-instelling. Steeds wordt bekeken in hoeverre de functie van de knie zich herstelt. Afhankelijke van de zwelling en eventuele bloeduitstorting na de operatie zal de knie geleidelijk verder buigen en strekken. Zelden is het nodig na 8 tot 12 weken de knie onder anesthesie door te bewegen om de revalidatie te bevorderen. In die gevallen waarbij de aantasting van het kniekapsel zeer ernstig was, kan, ondanks de operatie, de knie soms niet voldoende beweeglijk worden.
De revalidatie van een knieprothese kan worden ingedeeld in een korte termijn fase ( tot 12 weken ) en een lange termijn fase ( 3 tot 12 maanden ). De oefentherapie moet worden afgestemd op de belastbaarheid van de prothese en de genezing en het herstel van de weken delen (huid, slijmvlies, kapsel, spieren). Het hechtmateriaal, de nietjes worden na ongeveer 2,5 - 3 weken verwijderd. Tot 6 weken wordt gedoseerde functionele (isometrische) krachttraining gegeven (het gewrichtkapsel is na 6 tot 8 weken pas daadwerkelijk "treksterk"). Alle aandacht is in de eerste periode van 6 weken gericht op de volledige strekking van de knie, buiging tot voorbij 90 graden ( liefst al binnen 2 weken !!), het verbeteren van de souplesse van het gewricht, het verkrijgen van een symmetrisch looppatroon en volledige ADL zelfstandigheid met betrekking tot zelfverzorging, toiletbezoek, transfers etc. Dit alles wordt gerealiseerd met goede pijnstilling. Het is beter om regelmatige korte afstanden te lopen dan meteen de grote afstanden die doorgaans meer zwelling (en bij voorbeeld wondlekkage!) en pijn veroorzaken. Krachttraining moet in de eerste 12 weken na operatie worden vermeden omdat dit vaak leidt tot een zwelling van de herstellende knie met pijnklachten. Vanaf 6 tot 8 weken is de verdere buiging van de knie ( meestal maximaal 105 tot soms wel 130 graden ) mogelijk en wordt de aandacht gericht op uitbreiding van loopafstand en het vergroten van de kracht en coördinatieve eigenschappen van het geopereerde been. Werkhervatting en autorijden zijn dan weer mogelijk. Tot 18 maanden na de operatieve behandeling wordt verbetering gezien. Low impact sporten zijn weer mogelijk vanaf 6 tot 9 maanden al geldt dit niet voor iedereen (en heeft niet iedere patiënt er behoefte aan!). Het hurken en knielen is meestal beperkt. Het is erg belangrijk om realistische doelen te stellen, het lichaamsgewicht onder controle te brengen ( én houden ) en de prothese verstandig te belasten opdat de overleving van de prothese optimaal is.
Sommige, ongeveer 1 tot 2 %, patiënten houden last van de knieschijf. Het huidgebied aan de buitenzijde van het litteken voelt na de operatie doof aan, de grootte van dit gebied wordt kleiner in de loop van de tijd, maar verdwijnt meestal niet! Omdat de nieuwe knie uit metaal en plastic bestaat kan de knie klikken of klakkende geluiden maken, dit is normaal. Zwelling en warmte van de knie is gebruikelijk doordat de wond en het littekenweefsel rondom de knie geïrriteerd wordt door het buigen en strekken. Gedurende ruim driekwart jaar kunnen deze klachten aanwezig zijn, gewoonlijk verdwijnen deze klachten vanzelf. Het herstel is vooral ook een kwestie van tijd! De volledige revalidatie na een prothese operatie duurt ongeveer anderhalf tot twee jaar, pas dan bent u op uw maximale niveau!
Een veel voorkomend probleem in de herstel fase is de inflammatoire respons van het lichaam. Daarmee bedoelen we de "prikkelbaarheid / irritatie" die in het gewricht ontstaat omdat er een groot implantaat zit. In feite gaat het om een agressie van het immuun systeem. Vooral bij jongere mensen kan deze irritatie reactie vrij hevig zijn. Een vijftiger herstelt daarom meestal veel trager dan een tachtiger. De immuunrespons van de oudere mens is namelijk uitgedoofd, men heeft geen spierspasmen, geen neiging tot verstijving en is sneller soepel. Bij de jonge mens gaan de spieren in kramp en reageert hun lichaam tegen de knieprothese. In de meeste gevallen komt deze reactie uiteindelijk tot rust, maaar het is wel een van de redenen dat jongere mensen vaal minder tevreden zijn met het resultaat van de knieprotheseoperatie.
Wat mag u verwachten van een nieuwe knie ( bron: www.richtlijnendatabase.nl )?
De preoperatieve verwachtingen zouden een belangrijke factor voor de patiënttevredenheid na de knieprothese operatie zijn (Nilsdotter 2009; Noble 2006; Jones 2007; Poultsides 2012; Scott 2010). Uit een analyse van de literatuur blijkt dat er geen eenduidige relatie tussen bestaat tussen de preoperatieve verwachtingen van de patiënt en postoperatieve patiënttevredenheid is.
De patiënttevredenheid van de knieprothese blijkt niet altijd te verklaren door bijvoorbeeld complicaties of comorbiditeit. Het lijkt dat er meerdere factoren meespelen. Zo blijken een jonge leeftijd (Jones 2007; Bourne 2010), het vrouwelijk geslacht (Jones 2007), een individuele levensstijl (Jones 2007; Bourne 2010), een lange postoperatieve opname (Jones 2007), X - stand van de knie (Narayan 2009) en overgewicht (Narayan 2009; Dowsey 2010) allen onafhankelijk een risicofactor voor ontevredenheid van de patiënt te zijn. Daarnaast spelen psychologische variabelen als angstklachten en depressieve klachten ook een rol (Scott 2010; Vissers 2010; Hossain 2011; Lingard 2007; Gandhi 2008).
Betreffende pijnverlichting verwachtte 98% van de patiënten veel minder of minder pijn te hebben. Dit blijkt na 12 maanden bij 92% van de patiënten daadwerkelijk het geval te zijn. Na vijf jaar blijkt 63% minder of veel minder pijn dan preoperatief te ervaren (Nilsdotter 2009). Een ander ondrzoek toont dat 14-18% van de patiënten pijn houdt in rust en 12-16% tijdens het lopen.
Jongere leeftijd leidt vaak tot een moeizamere/langduriger revalidatie.
Wat betreft het functioneren op het gebied van de ADL, verwachtte 96% van de patiënten een beter of veel beter functioneren. Na zes maanden gaf 76% aan daadwerkelijk beter of veel beter te functioneren, wat na 12 maanden toenam tot een percentage van 90% (Nilsdotter 2009). 39% van de patiënten verwacht qua mobiliteit na de operatie onbeperkt en op even terrein te kunnen lopen. Een resultaat wat in werkelijkheid, één jaar na de operatie, 28% van de patiënten lukt (Nilsdotter 2009).
Wat betreft de mogelijkheden qua vrijetijdsbesteding zijn de verschillen groter. Er bestaat een discrepantie tussen de verwachtingen van de patiënt en de werkelijke sporthervatting. 41% van de patiënten verwacht postoperatief weer te kunnen golfen, waarvan 5% met de TKP zelfs denkt nog actiever te kunnen sporten. In werkelijkheid golft één jaar na de operatie slechts 24% en sportte er niemand uit het cohort zeer actief. Van alle patiënten één jaar na een nieuwe knieoperatie zegt nog maar 25% dezelfde sporten te doen als die men vlak vóór de nieuwe knieoperatie nog deed. Slechts 7 % gaat meer sporten dan voorheen. Het merendeel was wel in staat licht of zwaar huishoudelijk werk te verrichten (Nilsdotter 2009).
In de praktijk wordt er vaak vanuit gegaan, dat patiënten na een eerdere TKP aan de contralaterale zijde, een realistisch verwachtingspatroon hebben. Dit blijkt echter niet het geval te zijn. Daarom wordt geadviseerd om ook bij patiënten met een eerdere TKP het verwachtingspatroon te toetsen en dit zo nodig bij te stellen (Poultsides 2012).
Ook de verwachting dat door implantatie van een totale knieprothese en de daardoor betere mobiliteit de patiënt meer zal gaan bewegen, en daardoor ook een eventueel te hoog preoperatieve lichaamsgewicht zal reduceren is niet reëel (Zeni 2010; Heisel 2005; Chang 2013; Stets 2010; Woodruff 2001; Riddle 2013).
Betreffende de beeldvorming van de patiënt moet de invloed van de industrie niet worden onderschat. Steeds vaker verschijnen er advertenties met sportende senioren na een TKP. Een activiteitenniveau dat postoperatief zeker niet voor iedere patiënt is weggelegd (zie hiervoor de module belastbaarheid bij sport en werk).
De revalidatieduur is 1-1,5 jaar in totaal. Meestal kunt u de knie verder buigen dan negentig graden ( "haaks" ). Ook fietsen is meestal weer mogelijk. Hoe goed u uw knie na de operatie kan buigen hangt vooral samen met de beweeglijkheid vòòr de operatie. De mate waarin u de knie kon buigen voor de operatie is dan ook de beste voorspeller hoe goed u de nieuwe knie uiteindelijk zult kunnen buigen, maar geeft géén zekerheid.
De meeste patiënten kunnen niet pijnvrij hurken of knielen met een totale knieprothese, hetgeen vaak consequenties heeft voor de werkzaamheden: vooral bij knielend werk bestaat er een grote kans op arbeidsongeschiktheid. Het kan daarom handig zijn om voor de operatie een preventief consult aan te vragen bij de arboarts of bedrijfsarts om samen de consequenties van een knieprothese voor uw werkzaamheden te bespeken.
Velen houden een doof gevoel aan de laterale / buitenzijde van het litteken en ervaren ook een bandgevoel rond de knie.
Helaas geeft een nieuwe knie minder tevredenheid dan een nieuwe heup: gemiddeld 80 % van de patiënten is uiteindelijk tevreden over het resultaat van de nieuwe knie operatie en ongeveer 9 % zegt één jaar na de nieuwe knie operatie zéér ontevreden te zijn ( had ik het maar nooit gedaan )!! Slechts 10% is zeer tevreden en zegt dat de nieuwe knie aanvoelt als "eigen".
Belangrijkste uitkomsten knieprothese Bergman Clinics:
- Bergman Clinics behoort met al zijn vestigingen in 2019 met ongeveer 2000 knieprothese-operaties tot de meest ervaren instellingen van Nederland.
- In de landelijk verbeteringsscore (NRS/VAS, pijn bij belasting van de knie) scoren we bij de top tien instellingen die significant beter scoren dan alle andere instellingen.
- In de landelijk verbeteringsscore (KOOS- verschil score) behoren we bij de top vijf instellingen die significant beter scoren dan alle andere instellingen.
- Na de operatie ervaart 90% van onze cliënten een duidelijke verbetering.
- 90% van de cliënten verklaart na een jaar dat het dagelijks functioneren is verbeterd en 92% van de cliënten geeft na 1 jaar aan dat de pijn in of om de knie is verminderd.
- Onze cliënten beoordelen de medische deskundigheid van onze artsen met een 9,0.
- Slechts 0,3% van de cliënten geopereerd in 2016 heeft een diepe wondinfectie doorgemaakt ( Nederland: 0,8% cijfers Prezies januari 2014 ).
PROMS resultaten dr Feilzer
Een Patient-Reported Outcome (PRO) is een patiëntgerapporteerde (behandel-) uitkomst. PROs geven de mening en waardering weer van de patiënt over zijn of haar eigen gezondheid. Voorbeelden van PROs zijn pijn, vermoeidheid, beperkingen in dagelijks functioneren, angst, depressie, of kwaliteit van leven. Het betreft allen wezenlijke concepten/waarden voor de zorgbeleving van de patiënt die niet ‘objectief’ waarneembaar zijn en daarom alleen gemeten kunnen worden door het aan de patiënt te vragen. Patiënten horen PROs te rapporteren zonder tussenkomst van een zorgverlener.
Patient-reported outcome measures (PROMs) zijn de vragenlijsten die gebruikt worden om PROs te meten. PROMs kunnen generiek of specifiek van aard zijn.
Voorbeelden van voor de knie specifieke vragenlijsten zijn:
-
OKS: De Oxford Knie Score (OKS) meet pijnintensiteit en functionele beperkingen van de knie bij verschillende activiteiten. De score heeft een range van 0.0 tot 48.0, waarbij de score 0.0 zeer slecht is / volledig functioneel beperkt is en bij de score 48.0 heeft iemand geen enkele functionele beperking. De OKS voor operatie bedraagt gemiddeld 25,4 ( landelijk 24 ), de OKS score na 6 mnd is 40,6 ( landelijk 37,9 ) en na 12 maanden 42,2 ( landelijk 40.4 ).
-
NRS: De Numeric Rating Scale is een aspecifieke meetschaal, bestaande uit 11 nummers van 0-10, daarbij betekent 0 geen enkele pijn en 10 is de meest denkbare pijn. Wordt ook wel de VAS-score genoemd, de visueel analoge score. Bij de NRS-Belast wordt gevraagd naar de pijnscore bij belasten / activiteit en bij de NRS-Rust wordt gevraagd naar de pijnscore in rust. De NRS-belast score voor operatie bedraagt gemiddeld 7,3 ( landelijk 7,3 ), de NRS-belast score na 6 mnd is 2,2 ( landelijk 2,9 ) en na 12 maanden 1,7 ( landelijk 2,3 ).
-
KOOS-PS: De KOOS-PS is een vragenlijst voor het evalueren van symptomen en beperkingen bij patiënten met knieklachten. De vragenlijst bestaat uit 7 items en is de verkorte weergave van de KOOS en is samengesteld uit de subcategorie ADL-activiteiten en Sport & Recreatie. De verkorte versie gaat over de hoeveel moeite die het uitvoeren van een activiteit gedurende de afgelopen week gekost heeft. De scoring wordt gedaan aan de hand van een 5-punts Likertschaal (0-4), waarbij een hogere score meer moeite aangeeft. De KOOS-PS score voor operatie bedraagt gemiddeld 15,8, na 6 maanden 7,8 en na 12 maanden 6,8.
Levensverwachting van een nieuwe knie
Hoe jonger de patiënt, hoe korter de levensverwachting van de nieuwe knie ( zie onderstaande tabel )!!
Jongere patienten ( jonger dan 55 jaar ) hebben een 4,7 keer grotere kans op een revisie operatie van hun knieprothese!
De levensverwachting van een nieuwe knie is afhankelijk van vele factoren: Je kunt de nieuwe knie ook wel zien als een soort lager, net als in een auto. En net als in een auto hangt de levensduur van een lager af van de kwaliteit, de belasting, de hoeveel kilometers, ongevallen etc. In de mens zijn deze factoren: de hoeveelheid & soort lichamelijke activiteit, lichaamsgewicht, letsels, de uitlijning van de nieuwe knie etc.
Je kunt je voorstellen dat bijvoorbeeld hardlopen niet zo gunstig is voor de levensduur van een nieuwe knie, omdat je met hardlopen meer kilometers maakt en steeds het lichaamsgewicht met een klap op de knie komt.
Jongere mensen zijn over het algemeen actiever dan ouderen, en maken dus meer kilometers, vaak met zwaardere belasting, terwijl bij een jonger persoon de wens bestaat dat de nieuwe knie langer meegaat, omdat deze jongere persoon zelf een langere levensverwachting heeft dan een ouder persoon.
Fors overgewicht geeft een veel zwaardere belasting op de nieuwe knie, waardoor deze in theorie korter zal meegaan. Bovendien is het veel lastiger om bij een patiënt met fors overgewicht de nieuwe knie er perfect uitgelijnd in te plaatsen! Dit komt omdat de hoeveelheid weefsel rond de knie veel meer is en dus meer in de weg zit en moeilijker op zij te houden is, daardoor is het voor ons veel meer een gevecht om de nieuwe knie te plaatsen. Een BMI van hoger dan 35 geeft een ruim tweemaal hogere kans op het moeten reviseren van de knieprothese wegens een infectie of loslating!
Een niet goed uitgelijnde nieuwe knie wordt niet op alle plekken gelijk belast en zal dus op de plek met de meeste belasting sneller slijten.
Uit diverse landelijke implantaten registers blijkt ook dat mannen iets korter doen met de nieuwe knie dan vrouwen.
In de onderstaande grafiek ziet u het percentage van de nieuwe knieën dat opnieuw geopereerd wordt in de loop van de jaren per leeftijdscategorie van de patiënt:
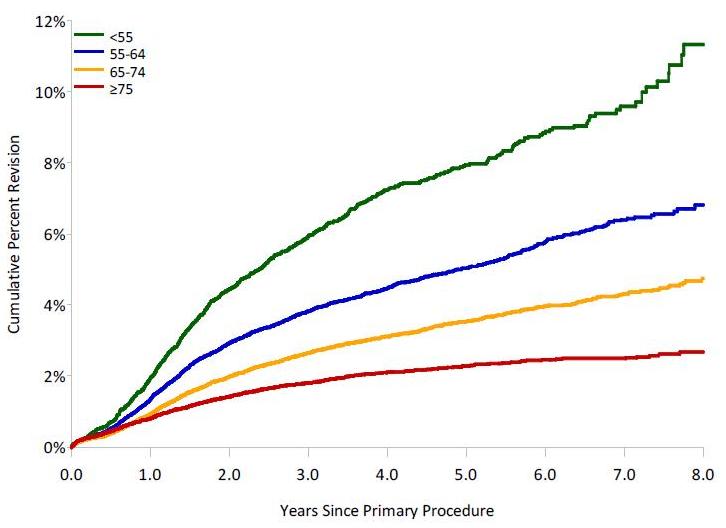
U ziet dat bij patiënten jonger dan 55 jaar oud,12 % al binnen 8 jaar nadat de nieuwe knie is geplaatst opnieuw is geopereerd / een revisie operatie heeft ondergaan! Dat is meestal wegens een vroege loslating van de knieprothese.
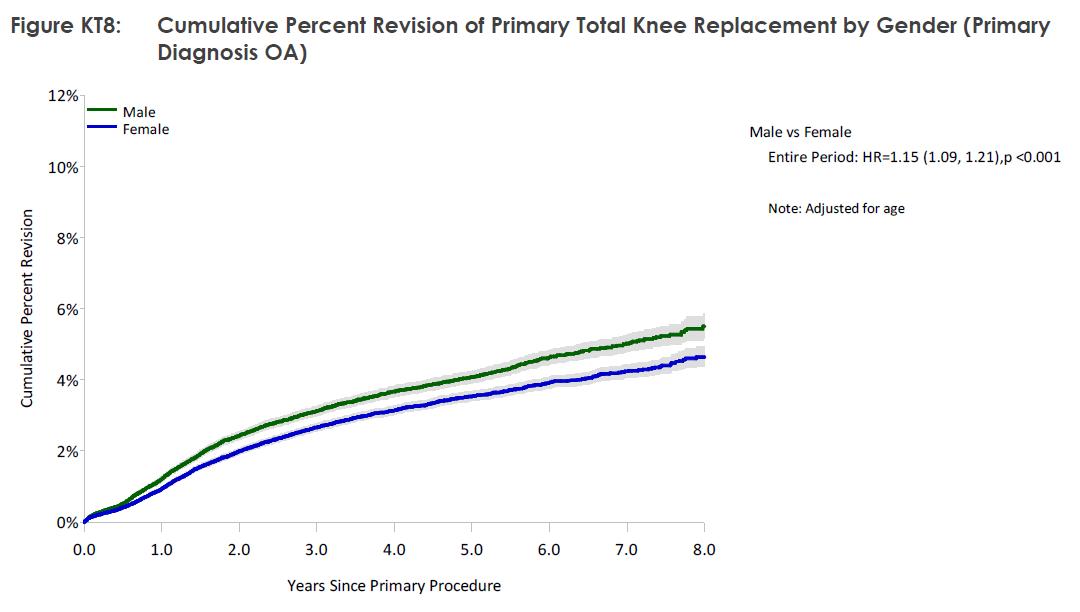
In onderstaande grafiek ziet u het percentage van de nieuwe knieën dat opnieuw geopereerd wordt in de loop van de jaren per geslacht:
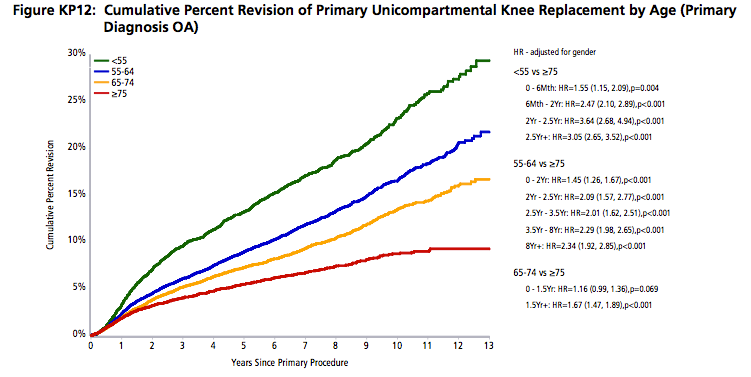
In de volgende grafiek ziet u het percentage van de "halve knieprothesen" dat opnieuw geopereerd wordt in de loop van de jaren per leeftijdscategorie van de patiënt:
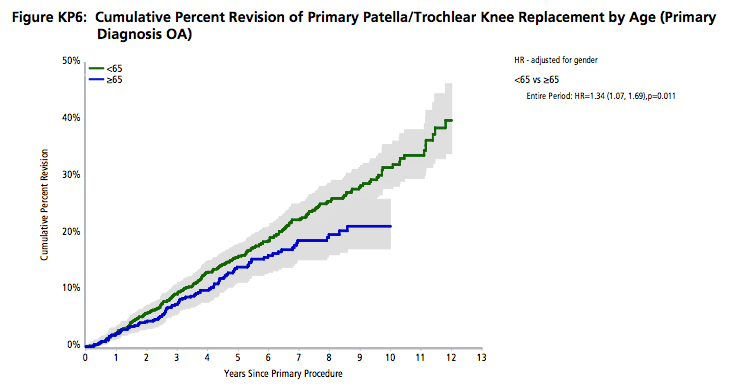
In deze grafiek ziet u het percentage van de "knieschijf of Patello-Femorale knieprothesen" dat opnieuw geopereerd wordt in de loop van de jaren per leeftijdscategorie van de patiënt:
Complicaties
Ondanks het lage risico op problemen en ondanks alle zorg die aan de operatie besteed wordt, kunnen er soms toch nog complicaties optreden:
- trombose / longembolie. Om dit te voorkomen krijgt u gedurende 4 weken bloedverdunnende middelen
- nabloeding
- nabloeding met eventuele druk op de zenuwen van het bovenbeen, eventueel met uitval van functies zoals het gevoel en de functie van bepaalde spieren in het been
- bloedvat beschadiging
- langdurige wondlekkage
- infectie van de knieprothese en/of het gebied er omheen. Treedt dit binnen 3 maanden na de operatie op noemen we het een acute infectie, tussen 3 maanden en 1 jaar na de operatie noemen we het een subacute infectie en na 1 jaar een late infectie. Een acute infectie kan meestal goed worden behandeld door de wond op de operatiekamer weer te openen en de knie goed schoon te spoelen en u gedurende meestal 2 weken te behandelen met hoge dosis antibiotica via een infuus, waarna meestal nog antibiotica pillen gedurende een periode van 2-3 maanden. De kans op het krijgen van een vroege infectie na een knieprothese operatie is in onze kliniek 0,3% ( 2016). Een subacute of late infectie betekent meestal dat de nieuwe knie moet worden verwijderd en dat er een tijdelijk antibiotica houdende spacer wordt geplaatst die na 2-3 maanden, als de infectie is verdwenen, indien mogelijk kan worden vervangen door een zogenaamde revisie knieprothese. Indien dat niet mogelijk meer is moet de knie vast worden gezet in strekstand, dit noemen we een artrodese. Dit komt gelukkig maar zeer zeldzaam voor! Overgewicht geeft een verhoogde kans op een infectie.
- soms spoort de knieschijf niet goed, buigen van de knie is dan niet goed mogelijk en doet pijn
- overrekking van de zenuwen van het been met meestal tijdelijke uitval of aantasting, zoals een gevoelstoornis in het bovenbeen of een gestoorde heffunctie van de voet. Dit kan met name voorkomen indien er een grote beenas-afwijking gecorrigeerd moet worden tijdens de operatie (fors X-been)
- positieveranderingen van de prothese onderdelen door onvoldoende fixatie
- loslaten van de prothese op de langere termijn. De prothese kan dan eventueel vervangen worden (revisieoperatie), waarbij het resultaat dan meestal minder goed is dan na de eerste knieprothese.
- indien er sprake is van een laat-posttraumatische artrose dan bestaat er een iets grotere kans op een infectie, een stijve knie en een trombose in vergelijking met gewone artrose.
Roken en de kans op een complicatie: rokers hebben 50 % meer kans op het krijgen van een complicatie!
Waarom? Rook van tabak bevat nicotine en koolstofmonoxide, deze stofjes zijn slecht voor u. O.a. de zuurstof toevoer naar de weefsels wordt slechter en deze stoffen zijn slecht voor de stolling va uw bloed, uw afweer en uw bloedvaten. Ook het herstel na de operatie duurt langer als u rookt​!
Het blijkt dat de kans op een complicatie weer duidelijk kleiner kan worden door voor de operatie te stoppen met roken!
Wij adviseren u dan ook om minimaal 4 weken voor uw operatie te stoppen met roken tot minimaal 4 weken na de operatie. U wilt natuurlijk zelf ook een zo klein mogelijke kans lopen op het krijgen van een complicatie!
Stoppen met roken is natuurlijk makkelijker gezegd dan gedaan! Vraag hulp bij het stoppen. U kunt hulp vragen aan uw huisarts, ook de ziektekosten verzekeraars bieden vaak een vergoeding aan voor deelname aan een stoppen met roken programma: informeer bij uw ziektekostenverzekeraar!!
Knieschijfpijn na een nieuwe knie
Helaas zijn er patiënten die pijn blijven ervaren in de knie na een nieuwe knieoperatie. Dit kan veroorzaakt worden doordat de eigen knieschijf beweegt op de kunstknie. Meestal wordt het natuurlijke beloop gedurende het 1,5 jaar na de knieprothese operatie afgewacht, omdat de klachten in de regel spontaan kunnen verdwijnen en slechts in een zeer gering aantal gevallen een nieuwe operatie nodig is. Er kan dan alsnog een plastic schijfje op de eigen knieschijf wordt aangebracht. Deze operatie geeft dan bij 40% van de patienten een duidelijke verbetering van de klachten, maar 33% van de patienten is ontevreden over het resultaat!
Ook bij patiënten waar er wel een plastic schijfje op de knieschijf is geplaatst komt knieschijfpijn voor. In dat geval is bij blijvende pijn meestal geen oplossing voorhanden!
De diagnose pijn van de knieschijf is lastig te stellen, omdat niet altijd duidelijk is waar de pijn vandaan komt.
Werkhervatting na een nieuwe knie operatie
Na ontslag uit het ziekenhuis hebt u een aantal weken hulp nodig. Dit bijvoorbeeld voor het doen van boodschappen, hulp bij het huishouden en bij uw eigen verzorging. In het ziekenhuis kan men indien nodig bijvoorbeeld thuiszorg voor u aanvragen.
De eerste vier tot zes weken loopt u met twee krukken, daarna nog tot zo'n zes weken met één. Gedurende 2-3 maanden blijft u twee tot drie keer per week met de fysiotherapeut oefenen om uw knie weer goed te laten bewegen en uw spieren sterker te maken. De eerste zes maanden blijft de knie wat reactief: stijf, dik en warm aanvoelen. In die periode kan het prettig zijn om de knie af en toe even te koelen met "cold packs". Zorg er wel voor dat u deze niet op de blote huid legt!
Pas na anderhalf tot twee jaar is het herstel helemaal voltooid! Pas dan kunt u voor u zelf bepalen hoe tevreden u bent over het eindresultaat.
Uit een scandinavisch onderzoek blijkt dat de mediane periode van ziekteverzuim rondom een nieuwe knie operatie 117 dagen was voor vouwen en 96 dagen voor mannen. Twee jaar na de nieuwe knie operatie waren 17% van de vrouwen en 12% van de mannen nog steeds niet aan het werk! Een analyse van de spaarzaam beschikbare literatuur laat zien dat de meeste patiënten de werkzaamheden weer 9 tot 12 weken na de operatie weer oppakken. Dit is dan deels afhankelijk van de werkzaamheden, maar met name afhankelijk van de motivatie van de patiënt. 72% had het werk tenminste parttime hervat binnen 3 maanden na de knieprothese operatie. Het weer oppakken van het werk leidt niet tot meer complicaties of een verhoogde kans op het moeten reviseren van de knieprothese.
Metaalallergie en een nieuwe knie
Dit onderwerp is erg controversieel. Er is geen duidelijke relatie vast te stellen tussen een bewezen metaal contactallergie op de huid en een allergie voor het metaal in een chirurgisch implantaat dat in het lichaam is ingebracht. Momenteel beschikken we niet over goede testmethoden om vast te stellen of iemand allergisch is voor chirurgische metalen ingebracht in het lichaam. Het standaard testen van patiënten met een mogelijke metaal allergie lijkt dan ook niet zinvol. We zien bij patiënten die een bewezen metaal contactallergie op de huid hebben geen hoger percentage revisieoperaties van de nieuwe knie. Er bestaan wel zogenaamde hypoallergene knieprothesen, we beschikken echter helaas niet over voldoende lange termijn resultaten daarvan qua overleving van deze prothesen. Wel is bekend dat patiënten met een bewezen metaalallergie gemiddeld een minder goede uitkomst kennen van de nieuwe knie en er gemiddeld meer problemen optreden tijdens het herstel.