Kijkoperatie bij knieslijtage: wordt vrijwel niet meer uitgevoerd!

Artroscopie / kijkoperatie van de knie
Inleiding
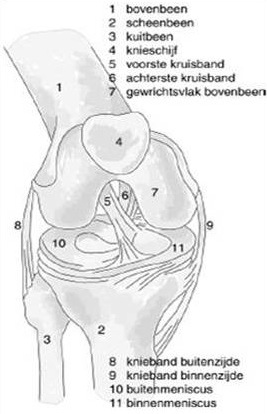 De term artroscopie is een samenvoeging van twee woorden, namelijk artros ( gewricht ) en scopie ( kijken ). Operatief zijn wij in staat om in een gewricht te kijken met een soort telescoopje waardoor de wondjes en het letsel aan het gewricht minimaal zijn. Door middel van dergelijke kijkoperaties kunnen in veel gewrichten operaties worden uitgevoerd. In feite bestaat de operatie niet alleen uit kijken in het gewricht maar er kunnen ook daadwerkelijk operatieve behandelingen worden uitgevoerd. In de knie bijvoorbeeld aan de meniscus, het kraakbeen, het slijmvlies maar ook bij voorbeeld het vervangen van een kruisband. Artroscopie zou daarom beter een "kijk en doe operatie" of een "sleutelgat operatie" genoemd kunnen worden in plaats van een kijkoperatie. Artroscopie van de knie is de meest uitgevoerde operatie in de orthopedie.
De term artroscopie is een samenvoeging van twee woorden, namelijk artros ( gewricht ) en scopie ( kijken ). Operatief zijn wij in staat om in een gewricht te kijken met een soort telescoopje waardoor de wondjes en het letsel aan het gewricht minimaal zijn. Door middel van dergelijke kijkoperaties kunnen in veel gewrichten operaties worden uitgevoerd. In feite bestaat de operatie niet alleen uit kijken in het gewricht maar er kunnen ook daadwerkelijk operatieve behandelingen worden uitgevoerd. In de knie bijvoorbeeld aan de meniscus, het kraakbeen, het slijmvlies maar ook bij voorbeeld het vervangen van een kruisband. Artroscopie zou daarom beter een "kijk en doe operatie" of een "sleutelgat operatie" genoemd kunnen worden in plaats van een kijkoperatie. Artroscopie van de knie is de meest uitgevoerde operatie in de orthopedie.
Meniscusscheur
De meest voorkomende reden voor een kijkoperatie is een scheur in de meniscus. De knie is pijnlijk, er is vocht in de knie, de knie kan op slot gaan ( blokkeren ) of een instabiel gevoel geven ( giving way klachten ). Soms kunnen de klachten a-specifiek zijn en alleen pijn en irritatie geven zonder duidelijke andere verschijnselen van een meniscusscheur ( bijv. bij een horizontale meniscusscheur ). De oorzaak is vaak een verdraaiing van de knie, maar met name op oudere leeftijd kunnen meniscusscheuren ook ontstaan zonder dat men zich een duidelijk trauma van de knie kan herinneren. Tijdens de kijkoperatie wordt het kapotte stukje van de meniscus weggehaald. Het deel dat nog goed is wordt intact gelaten, omdat verwijderen van de hele meniscus tot vervroegde slijtage van het gewrichtskraakbeen ( artrose ) leidt. Boven de leeftijd van 50 jaar wordt een zogenaamde degeneratieve scheurvorming van de meniscus veelvuldig aangetroffen, ook bij mensen die geen klachten van de knie hebben! Het degeneratief scheuren van de meniscus kan dus gezien worden als een normaal verouderingsproces, en het is onduidelijk waarom de een er wel klachten van heeft, en de ander niet! Gezien het verwijderen van een stukje meniscus een verminderde schokbreker functie tot gevolg heeft, zijn we tegenwoordig een stuk terughoudender met het verwijderen van een stukje meniscus. Uit diverse wetenschappelijke studies is gebleken dat bij patienten ouder dan 50 jaar in het geval van klachten van een degeneratieve meniscusscheur, ontstaan zonder voorafgaand letsel, een meniscusoperatie na 3, 6 en 12 maanden niet een beter gemiddeld resultaat geeft dat een niet-operatieve behandeling middels FT / leefregels!
Slijtage
In het geval van slijtage is het uitvoeren van een kijkoperatie meestal niet erg zinvol. Het is inmiddels wel aangetoond dat het effect van een kijkoperatie met als reden slijtage erg onzeker is, er zijn net zoveel patiënten die ervan verbeteren als verslechteren. Echter in sommige gevallen kan het wel nuttig zijn: om te beoordelen of het plaatsen van een halve knieprothese of knieschijf prothese tot de mogelijkheden behoort, bij acuut ontstane slot-klachten ten gevolge van een meniscus scheur, slotklachten, in het geval van klachten op basis van een los stukje in de knie, of in geval van locale kraakbeen schade in verder normaal kraakbeen, maar in dat geval spreken we eigenlijk niet van slijtage. Het schoonmaken of spoelen van de knie bij slijtage is bewezen niet zinvol.
Tekening van intacte meniscus
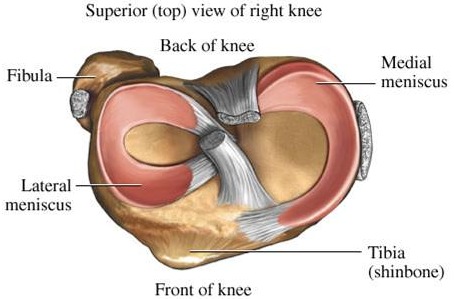
Rechter knie van bovenaf gezien, het bovenbeen is verwijderd. De ( intacte ) binnen- meniscus ( medial ) en de ( intacte ) buitenmeniscus ( lateral ) zijn goed te zien.
Voorbeelden van meniscusscheuren
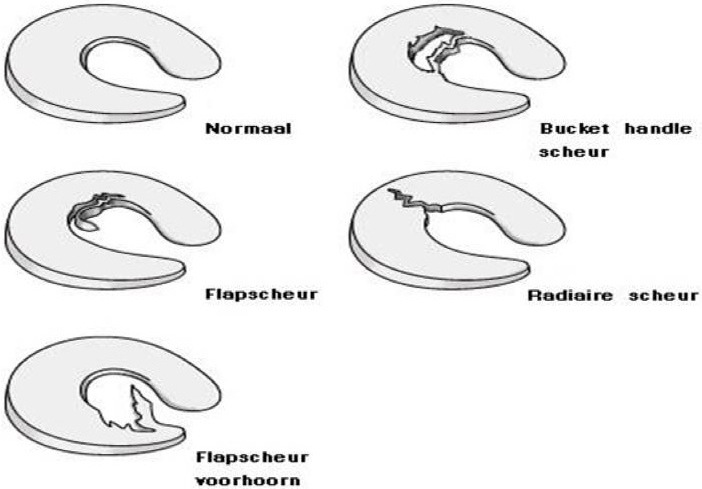
De meniscus bestaat uit flexibel kraakbeen met rubber-achtige eigenschappen: vervormbaar, veerkrachtig, schokdempend en het op oudere leeftijd uitdrogen waardoor degeneratieve scheuren kunnen ontstaan. Door de meniscus is er een betere passing van de ronde contouren van het bovenbeen op het relatief platte oppervlak van het onderbeen. In de meniscus kunnen scheuren optreden. Hierboven typen meniscusscheuren die kunnen ontstaan.
Verdoving
De kijkoperatie wordt vrijwel altijd uitgevoerd onder ruggenprik ( regionale anesthesie ), soms onder narcose ( algehele anesthesie ).
De regionale anesthesie ( ruggenprik ) heeft als voordeel dat alleen het onderlichaam tijdelijk verdoofd wordt ( duur ongeveer 1 tot 3 uur ), dat er meestal geen misselijkheid optreedt en dat u op de monitor ( TV scherm ) kunt meekijken met de orthopaedisch chirurg tijdens de ingreep. Meekijken biedt u de mogelijkheid om meer inzicht te krijgen in de aard en ernst van de afwijking in de knie en biedt de mogelijkheid tot overleg met de operateur tijdens de operatie. Het bevordert het begrip over de afwijking en geeft inzicht in de oorzaak van de klachten.
Een algehele anesthesie ( narcose ) brengt u tijdelijk in een slaaptoestand en u merkt op deze manier niets van de operatie. Met de hedendaagse narcose technieken is de kans op misselijkheid en dergelijke klein. Tijdens een narcose worden alle vitale functies nauwkeurig bewaakt. De anesthesist zal de diverse mogelijkheden en de eventuele complicaties met u bespreken in het gesprek dat op de polikliniek anesthesie voorafgaand aan de operatie zal plaatsvinden.
Techniek
Met behulp van 2 tot 3 steekgaatjes in de huid wordt een invoerinstrument ( trocart ) met daarin de artroscoop ( kijkbuisje of optiek ) in de knie gebracht. Op de optiek is een kleine camera gemonteerd en een lichtbron zorgt voor het benodigde licht om alle structuren in de knie te kunnen zien. De orthopedisch chirurg kijkt op een TV monitor waarop het beeld van de knie verschijnt. De camera heeft een sterk "vergrotend" effect waardoor alle beelden groot, duidelijk en in natuurgetrouwe kleuren worden weergegeven. In veel gevallen kunt u mee kijken naar de operatie in de knie op een TV monitor.
 Door het steekgaatje in de huid kan een tasthaakje ingebracht worden waarmee de structuren in de knie kunnen worden getest. Bovendien is het mogelijk om met kleine schaartjes , knippers of een shaver ( zuigbuis met een afsnijdmechaniek - soort scheerapparaat ) de beschadigde meniscus of beschadigd kraakbeen te verwijderen of schoon te maken. Aan het einde van de ingreep komen er ( hecht-) pleisters op de wondjes. Als het wondje bloedt of als door omstandigheden een wondje wat groter gemaakt moet worden, worden de wondjes gehecht. Daarover komt een groot drukverband. De bevindingen tijdens de operatie worden in een schematisch verslag getekend of d.m.v. foto's tijdens de operatie vastgelegd om bij de poliklinische controle de gevonden afwijking(en) en de uitgevoerde behandeling(en) te kunnen bespreken.
Door het steekgaatje in de huid kan een tasthaakje ingebracht worden waarmee de structuren in de knie kunnen worden getest. Bovendien is het mogelijk om met kleine schaartjes , knippers of een shaver ( zuigbuis met een afsnijdmechaniek - soort scheerapparaat ) de beschadigde meniscus of beschadigd kraakbeen te verwijderen of schoon te maken. Aan het einde van de ingreep komen er ( hecht-) pleisters op de wondjes. Als het wondje bloedt of als door omstandigheden een wondje wat groter gemaakt moet worden, worden de wondjes gehecht. Daarover komt een groot drukverband. De bevindingen tijdens de operatie worden in een schematisch verslag getekend of d.m.v. foto's tijdens de operatie vastgelegd om bij de poliklinische controle de gevonden afwijking(en) en de uitgevoerde behandeling(en) te kunnen bespreken.
Organisatie
De operatie wordt in principe in dagbehandeling verricht.
De opnameduur in het ziekenhuis bedraagt vaak 6-8 uur, u komt enkele uren voor het geplande operatietijdstip en enkele uren na de operatie mag u weer naar huis gaan. Doordat de werkzaamheden op het operatiecomplex nooit precies zijn in te plannen ten gevolge van bijvoorbeeld acute operaties, kan het zijn dat u wat langer op uw operatie moet wachten. Ongeveer een kwartier tot een half uur voor de operatie wordt u naar de voorbereidingsruimte ( holding ) op het operatiecomplex gebracht. Daar krijgt u onder andere een infuus ( slangetje voor vochttoediening in de arm ). Vlak voor de operatie wordt u naar de operatiekamer gebracht en mag u van het ziekenhuisbed overstappen op de operatietafel. Dan volgt de zogenaamde time-out procedure waarbij alle gegevens nogmaals worden geconntroleerd, hierbij worden u een aantal vragen gesteld: wat is uw naam en geboorte datum, wat voor operatie wordt er bij u uitgevoerd, welke zijde moet worden geopereerd, bent u ergens allergisch voor, en bent u nuchter? Vervolgens zal de anesthesist u uw verdoving toedienen, in de meeste gevallen een ruggenprik, soms algehele narcose.
Na de operatie gaat u weer op uw ziekenhuisbed naar de verkoeverkamer, waar u nog enige tijd ter controle van o.a. de bloeddruk, doorbrengt. Vervolgens gaat u weer terug naar de verpleegafdeling alwaar u nog enige uren verblijft. Voor dat u weer naar huis gaat is het belangrijk dat u weer heeft geplast. Bovendien komt de fysiotherapeut u nog enige instructies geven. Van de verpleging krijgt u instructies over de wondverzorging en het gebruik van medicijnen.
Nabehandeling
In de meeste gevallen mag u het geopereerde been direct weer gaan belasten op geleide van de pijn. De eerste nacht na de operatie willen wij uit voorzorg graag dat er iemand bij u thuis is om u te kunnen helpen bij problemen. Indien u hierover niet kunt beschikken is het beter om gedurende een nacht in het ziekenhuis over te blijven. Dit dient u dan wel vroegtijdig aan te geven.
De eerste dagen loopt u vaak wat mankend, daarom is het handig om eerst met 2 krukken te lopen, maar geleidelijk aan kunt u weer normaal lopen. U mag, zoals dat heet "belasten op geleide van de klachten". Wij raden u daarom aan om twee elleboogskrukken mee te nemen naar het ziekenhuis. Echter indien er een kraakbeenherstel operatie is uitgevoerd ( "microfracture" ) mag u het geopereerde been meestal gedurende 6 weken niet belasten en dient u deze periode met 2 elleboogskrukken te lopen. U krijgt dan in de meeste gevallen een CPM apparaat mee naar huis ( daarvoor moet u wel borg en huur betalen ), dat is een apparaat waar u de knie op kunt leggen en dat de knie dan passief laat buigen en strekken.
Het drukverband mag u 24 uur na de operatie zelf weer verwijderen, de ( hecht-) pleistertjes mag u na 5 dagen verwijderen. De wondjes dient u dan ook 5 dagen droog te houden. Eventuele hechtingen worden bij de eerste controle verwijderd. Afhankelijk van uw herstel en uw werkzaamheden kunt u na 1-3 weken weer aan het werk. Indien het geopereerde been weer geheel normaal functioneert, kunt u weer zelf autorijden. Het kapsel onder de wondjes kan gedurende 6 weken wat opgezet zijn. Dit trekt vanzelf weg.
Ongeveer 2 tot 3 weken na de operatie komt u op de polikliniek ter controle, de datum en het tijdstip staan vermeld op uw afsprakenkaartje dat u krijgt thuisgestuurd.
Fysiotherapie: Fysiotherapeutische nabehandeling is in de meeste gevallen niet noodzakelijk, maar kan zeker nuttig zijn met name ook bij sporters. Indien er echter een letsel is vastgesteld aan uw voorste kruisband, dan adviseren wij u om gedurende zeker 8-12 weken intensief te oefenen onder leiding van een fysiotherapeut. Indien daarna nog steeds instabiliteitklachten resteren, kan overwogen worden om een vervangingsoperatie van de voorste kruisband uit te voeren.
Restklachten: Met name indien er bij artroscopie slijtage van het kraakbeen ( artrose ) is vastgesteld kan het zijn dat u na de operatie klachten van de knie blijft houden. De knie kan dan zeker 6 weken dik en pijnlijk zijn. Meestal verbeteren de klachten daarna alsnog. In het geval van slijtage mag u eigenlijk pas na 3 maanden een oordeel vellen over het resultaat. In zeldzame gevallen blijven de klachten erger dan voor de operatie, in deze gevallen is er vrijwel altijd sprake van een gevorderde knie slijtage. Indien de klachten toch hinderlijk blijven kan een vervolgbehandeling noodzakelijk zijn, al dan niet door middel van een operatie.
Het is onze ervaring dat een operatie aan de buiten / laterale meniscus een langer herstel vergt en vaker restklachten geeft dan een operatie aan de binnen / mediale meniscus.
Complicaties
Complicaties na een kijkoperatie worden gelukkig zelden gezien. Het betreft een relatief kleine en kortdurende operatie met slechts enkele kleine wondjes. De complicaties die zouden kunnen voorkomen worden hieronder beschreven.
Nabloeding uit de wondjes: de insteekwondjes in de huid waardoor de instrumenten bij de artroscopie de knie worden ingebracht hoeven meestal niet gehecht te worden, er worden (hecht-) pleisters gebruikt. Toch kunnen ze soms nabloeden. Het verwisselen van het verband en / of de pleistertjes helpt vaak afdoende. Zelden is het nodig om later alsnog een hechting te leggen. U kunt in die gevallen bellen met het contactcenter of het nodig is om langs te komen.
Infectie: de kans op een infectie is bijna nihil. Op de operatiekamer werken wij onder steriele omstandigheden en doordat de knie tijdens de kijkoperatie continu wordt gespoeld met een steriele zoutoplossing krijgen bacteriën eigenlijk geen kans. Mocht de knie echter pijnlijk, gezwollen, rood en warm worden, gepaard gaande met koorts en eventueel pus afvloed uit de wondjes, dan moet u contact opnemen met het contactcenter.
Trombosebeen ( diepe veneuze trombose ): Dit risico is gering. Ten gevolge van de operatie en het feit dat u na de operatie meestal wat minder mobiel bent, is er soms tijdelijk sprake van een verminderde bloeddoorstroming in het geopereerde been. Dit kan tot gevolg hebben dat er een bloedstolsel in een bloedvat van het been ontstaat waardoor een gespannen, dik, glanzend en pijnlijk been ontstaat. Het is verstandig om zo spoedig mogelijk na de operatie de knie en de enkel weer te gaan bewegen en langdurig stilzitten te vermijden. Roken, overgewicht, een verhoogd cholesterolgehalte en het gebruik van de "pil" ( anticonceptie ) vergroten het risico op trombose.
Zwelling / vocht in de knie ( hydrops ): na artroscopie is het normaal dat de knie gedurende enige dagen tot ongeveer 2 weken dik is. De operatie veroorzaakt een reactie van het slijmvlies in de knie. Bij knieën met ( enige ) artrose kan de knie soms wel 6-12 weken na de operatie wat dik blijven. Ook kan in de knie een bloeding ontstaan die zwelling van de knie veroorzaakt. Dit vocht en bloed wordt door het lichaam zelf opgelost om uiteindelijk volledig te verdwijnen. Deze klachten kunnen ook goed reageren op het gebruik van een ontstekingsremmer en op het koelen van de knie. Verder is het normaal dat het kapsel rondom de wondjes na de operatie opgezet is. Dit kan aanvankelijk de beweging van de knie wat belemmeren. De zwelling rond deze wondjes verdwijnt geleidelijk binnen 6 weken volledig.
Nabloeding in de knie: aan het einde van de operatie wordt een drukverband om de knie aangebracht dat u na 24 uur mag verwijderen. Desondanks kan soms toch een zodanige zwelling ontstaan dat de pijn met gewone pijnstillers in hoge dosering niet te behandelen is. In die gevallen is het raadzaam contact op te nemen met het contactcenter.